Профилактика заболеваний
Среди причин, обуславливающих неблагоприятную ситуацию, сложившуюся в отношении ВИЧ и СПИДа, – социальные проблемы, низкий уровень сознательности, отсутствие знаний о заболеваниях, передающихся половым путем, непонимание индивидуального риска и последствий заболевания, группы высокого риска (лица, употребляющие инъекционные наркотики, гомосексуалисты).
ВИЧ-инфекция является одной из самых актуальных проблем не только в России, но и во всем мире.
ВИЧ-инфекция – длительно текущая инфекция, развивающаяся в результате инфицирования вирусом иммунодефицита человека (ВИЧ), характеризующаяся прогрессирующим поражением иммунной системы, приводящим к состоянию, известному под названием «синдром приобретенного иммунодефицита» (СПИД), при котором у больного развиваются вторичные (оппортунистические) инфекции.
СПИД – синдром приобретенного иммунодефицита.
Иммунодефицит. При возникновении заболевания происходит подавление иммунной системы и организм теряет способность сопротивляться различным инфекциям.
Единственный источник возбудителя – больной человек в любой стадии ВИЧ-инфекции. Вирус может находиться во всех биологических жидкостях организма: сперма, кровь, вагинальный секрет, грудное молоко, слюна, слезы, пот. Хотя слезы, пот, слюна, моча больного человека могут содержать вирус, его концентрация минимальна и не заразна для окружающих.
ВИЧ-инфекцией можно заразиться при:
· половом контакте с ВИЧ-инфицированным. Половые контакты без презерватива – самый частый путь передачи ВИЧ. Наличие заболеваний, передаваемых половым путем, повышают риск заражения ВИЧ.
· при гомосексуальных контактах – причина - трещины в прямой кишке, эпителий которой покрыт одним слоем клеток;
· при анальных половых контактах;
· при переливании инфицированной крови (заражение возможно при искусственном оплодотворении, трансплантации кожи и органов);
· при использовании игл, шприцев, которые использовал ВИЧ-инфицированный (особенно потребителями инъекционных наркотиков);
· от матери ребенку (во время беременности, родов, при кормлении грудью);
· при нестерильных медицинских манипуляциях (татуировки, пирсинг, маникюр);
· от больных медперсоналу, который имеет контакт с кровью и прочими жидкостями больных ВИЧ или СПИДом.
ВИЧ не передается при рукопожатии, кашле, чихании, пользовании общественным телефоном, посещении больницы, открывании дверей, использовании общих столовых приборов, при совместном пользовании туалетами и душевыми комнатами, пользовании бассейнами, при укусе комаров и других насекомых.
Здоровый человек может без опасений находиться рядом с ВИЧ-инфицированным и жить с ним под одной крышей.
Как избежать заражения?
Зная основные пути передачи ВИЧ-инфекции человек должен:
· использовать личные средства гигиены – бритву, маникюрные принадлежности и др.
· при прокалывании ушей использовать только стерильные инструменты
не пробовать инъекционные наркотические вещества
· всегда при себе иметь барьерные средства контрацепции (презервативы). Не вступать в незащищенные половые отношения, в ранние половые отношения, исключить половые контакты с лицами, сексуальное прошлое которых неизвестно.
· необходим тщательный контроль переливаемой крови и ее препаратов.
· ВИЧ -инфицированным женщинам не рекомендуется иметь детей, так как риск передачи инфекции младенцу очень высок, и врачи не всегда могут спасти его от заражения.
· персонал парикмахерских, тату-салонов должен быть информирован о способах стерилизации инструментов.
· особенно актуальна профилактика ВИЧ-инфекции в хирургии и стоматологии, где повышен риск заражения.
меры предосторожности:
· Безопасное оборудование места работы с пробами крови, инструментами
· Использовать тщательно продезинфицированных инструментов и приспособлений
· Работа только в одноразовых медицинских перчатках
Профилактика геморрагической лихорадки с почечным синдромом (ГЛПС)
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – острое инфекционное заболевание, вызываемое хантавирусами. Это природно-очаговая инфекция, которая часто имеет тяжелое клиническое течение.
Источниками хантавирусов являются мелкие млекопитающие, в основном грызуны.
Основным механизмом передачи инфекции является аэрогенный, основные пути передачи воздушно-капельный и воздушно-пылевой, при которых возбудитель, содержащийся в выделениях мелких млекопитающих, в виде аэрозоля или пылевого облака попадает через верхние дыхательные пути в лёгкие человека, где есть условия для его проникновения в организм человека, с последующей диссеминацией через кровь в другие органы и ткани. Клинические проявления ГЛПС обусловлены в основном поражением почек. Возможен контактный путь передачи инфекции с инфицированными экскрементами грызунов через поврежденную кожу, а также со слюной при укусе зверьком человека
Человек эпидемиологической опасности не представляет, передача возбудителя от человека к человеку не происходит.
Инкубационный период при ГЛПС составляет от 4 до 49 дней (в среднем 2-3 недели).
Восприимчивость к ГЛПС всеобщая. Заболевают чаще мужчины (70-90% больных) наиболее активного возраста (от 16 до 50 лет), преимущественно рабочие промышленных предприятий, водители, трактористы, работники сельского хозяйства. Заболеваемость регистрируется реже у детей (3-5%), женщин и лиц пожилого возраста.
Природные очаги ГЛПС существуют в лиственных и смешанных лесах, лесостепных ландшафтах. Источником вируса ГЛПС в природе являются грызуны: рыжая полевка, обитающая в смешанных лесах, а также полевая мышь. У грызунов геморрагическая лихорадка протекает без клинических проявлений как хроническая инфекция. Выделение вируса из организма грызунов происходит со слюной, мочой и калом, заражая лесную подстилку, воду, продукты питания. Заболевания людей ГЛПС регистрируются в течение всего года с подъемом заболеваемости в летне-осенний период.
Чаще всего человек заражается при вдыхании пыли, зараженной вирусом ГЛПС, при посещении леса для сбора ягод и грибов, во время отдыха на природе, работах на дачных приусадебных участках, при проведении сельскохозяйственных работ и лесоразработках.
Заболевание начинается остро с подъема температуры тела до 38-40°, озноба, резких головных болей, болей в мышцах. Отмечается гиперемия (покраснение) лица, шеи, верхней половины туловища. В начальном периоде ГЛПС часто принимают за грипп. В ряде случаев отмечаются носовые кровотечения, появляется кровь в моче. Больные жалуются на боли в животе и поясничной области. Количество мочи резко уменьшается, в тяжелых случаях развивается анурия - полное прекращение выделения мочи. Учитывая серьезность клинических проявлений и тяжесть заболевания, лечение больных ГЛПС должно осуществляться в условиях больницы. При появлении первых признаков заболевания необходимо незамедлительно обратиться к врачу. Больные ГЛПС не заразны для других людей.
В целях предупреждения заболевания необходимо обеспечить проведение комплекса профилактических мероприятий:
-При посещении леса необходимо строго соблюдать личную гигиену посуду и пищу нельзя раскладывать на траве, пнях. Для этих целей необходимо использовать клеенку, а на ночь лучше всего пищевые продукты упаковывать в пакеты и подвешивать на дерево.
-В туристических походах для ночлега следует выбирать сухие, не заросшие кустарником участки леса, свободные от грызунов. Следует избегать ночевок в стогах сена и соломы.
- Если вас не было в доме или на даче даже одну неделю, необходимо в первую очередь проветрить помещение. После этого рекомендуется сделать влажную уборку с применением дезинфицирующих средств (3% растворы хлорамина, хлорной извести), посуду следует тщательно вымыть и обдать кипятком.
-При уборке дачных, подсобных помещений, гаражей, погребов рекомендуется надевать ватно-марлевую повязку из 4-х слоев марли и резиновые перчатки, халат или другую рабочую одежду, которую затем снимают и стирают. Во время уборки не следует принимать пищу, курить. Те же меры личной профилактики применяются при перевозке и складировании сена, соломы, заготовке леса, переборке овощей и др.
-Не захламлять жилые и подсобные помещения, дворовые участки, особенно частных домовладений, своевременно вывозить бытовой мусор.
-Исключить возможность проникновения грызунов в жилые помещения и хозяйственные постройки, для чего следует заделывать вентиляционные отверстия металлической сеткой и зацементировать щели и отверстия, обеспечив тем самым грызунонепроницаемость помещений.
-Категорически запрещается употреблять в пищу подпорченные или загрязненные грызунами продукты. Вода для питья должна быть кипяченой. Пищевые продукты следует хранить в недоступных для грызунов местах.
-Для надежного предупреждения заражения ГЛПС необходимо проводить истребление грызунов на территории дач, садов, частных построек и т. д.
Профилактика микоплазменной пневмонии
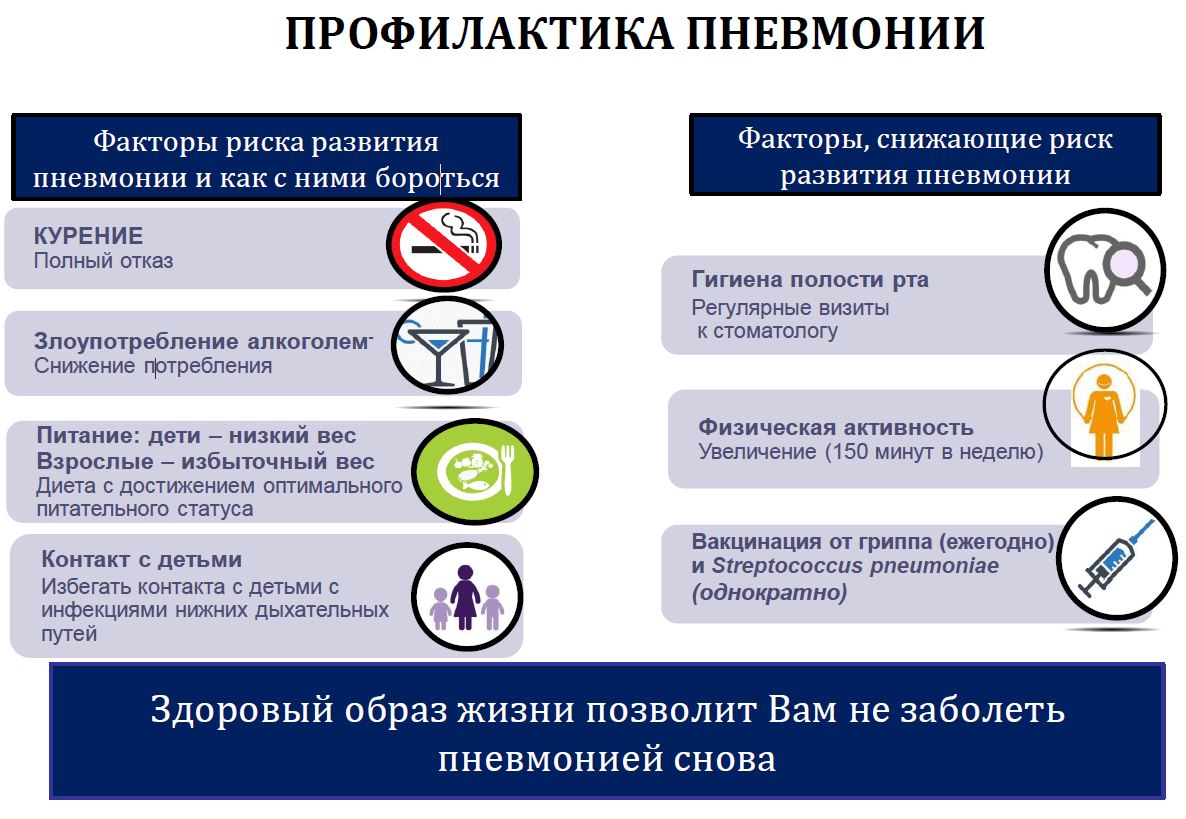
В г. Кузнецке появился первый случай групповой заболеваемости микоплазменной пневмонии среди школьников. Регистрируются и единичные случаи заболевания микоплазменной пневмонии среди школьников. По данным федерального Роспотребнадзора, виновницей неблагополучной заболеваемости является микоплазма. Эта крохотная бактерия является возбудителем широкой группы заболеваний, которая обобщенно называется «внебольничная пневмония». У детей и подростков развивается сильный кашель, наблюдается подъем температуры, озноб, недомогание, затрудненное дыхание, боли в горле. Заразиться может ребенок любого возраста, в группе риска люди с нарушениями в иммунной системе. Благодаря мельчайшим размерам микоплазма легко проникает в клетки организма и с успехом размножается там. Она довольно устойчива к антибиотикам, даже широкого спектра действия. Пневмония, вызываемая действием этой бактерии, часто имеет смазанное начало и течение, похожее на симптомы ОРВИ. Возбудителем внебольничной пневмонии может быть и не только микоплазма. К ней присоединяются другие группы бактерий, такие как пневмококки, стафилококки, а также вирусы, грибы и паразиты. Внебольничная пневмония активно распространяется в детских учреждениях: садах, школах и колледжах. Основной причиной подъема заболеваемости является продолжающийся с 2023 года подъем заболеваемости респираторным микоплазмозом, в первую очередь, среди детского населения. Внебольничная пневмония микоплазменной этиологии в структуре всех лабораторно подтвержденных пневмоний в настоящее время составляет около 50%. Вспышка внебольничной пневмонии или, как ее называют в мире, «пневмонии на ногах», происходит не только в России. Она наблюдается также в Китае, Индонезии, Германии, Франции, Дании. Заболеваемость циклично меняется, этой осенью зарегистрирован период подъема. Болезнь распространяется через капли при кашле, чихании и разговоре. Больной может быть заразен еще долго после того, как у самого человека уже прошли симптомы. Болезнь проявляется легче, чем обычная пневмония, однако симптомы развиваются медленнее и дольше не проходят. Меры профилактики пневмонии сходны с таковыми при всех респираторных инфекциях. -избегать контакта с больными людьми с признаками респираторной инфекции (насморком, кашлем, чиханием), в общественных местах пользуйтесь медицинскими масками; -соблюдать меры личной профилактики и гигиены, обязательно мойте руки после посещения общественных мест, транспорта, перед приемом пищи; -в закрытых помещениях обеспечить оптимальный температурный режим, регулярно проводите влажную уборку с моющими средствами и проветривание; -следить за своим здоровьем: стресс, переохлаждение, нарушение режима питания, сна могут способствовать снижению иммунитета и возникновению заболевания. Пневмонии, обусловленные пневмококковой, гемофильной инфекцией и вирусами гриппа можно предупредить путем вакцинации. Прививки против этих инфекций входят в Национальный календарь профилактических прививок и проводятся в медицинских организациях. При регистрации случая пневмонии в образовательных организациях принимаются меры, направленные на недопущение распространения заболевания, в том числе усиление «утренних фильтров» и медицинские осмотры контактных, изоляция из коллективов лиц с признаками респираторных инфекций, усиление дезинфекционного режима, ограничение массовых мероприятий, разобщение контактных детей. Согласно санитарного законодательства, в случае выявления пневмонии класс закрывают, если заболели 2 ученика на период до 10 дней. Если заболевших больше десяти человек, то переводят учеников на дистанционной режим обучения или закрывают на карантин всю школу. По росте заболеваемости ОРВИ в образовательных учреждениях, учебный процесс приостанавливают, если на занятиях отсутствуют 20 и более % учеников.
В связи с сезонным ростом заболеваемости Роспотребнадзор напоминает о мерах профилактики внебольничных пневмоний
Пневмония - воспалительный процесс в легких инфекционного происхождения. Причиной его развития могут являться бактерии, вирусы, в первую очередь возбудители гриппа и COVID-19, микоплазма, хламидии, а также грибы. В зависимости от агента, вызвавшего заболевание (например, вирусы или микоплазма), пневмония может быть заразным инфекционным заболеванием. Пневмония, как и другие воздушно-капельные инфекции, имеет выраженную сезонность: ежегодно в осенне-зимний период отмечается увеличение числа данного заболевания.
Основной причиной подъема заболеваемости является продолжающийся с 2023 года подъем заболеваемости респираторным микоплазмозом, в первую очередь, среди детского населения. Внебольничная пневмония микоплазменной этиологии в структуре всех лабораторно подтвержденных пневмоний в настоящее время составляет около 50%.
Меры профилактики пневмонии сходны с таковыми при всех респираторных инфекциях. Для профилактики заражения:
- избегайте контакта с больными людьми с признаками респираторной инфекции (насморком, кашлем, чиханием), в общественных местах пользуйтесь медицинскими масками;
- соблюдайте меры личной профилактики и гигиены, обязательно мойте руки после посещения общественных мест, транспорта, перед приемом пищи;
- в закрытых помещениях обеспечьте оптимальный температурный режим, регулярно проводите влажную уборку с моющими средствами и проветривание;
- следите за своим здоровьем: стресс, переохлаждение, нарушение режима питания, сна могут способствовать снижению иммунитета и возникновению заболевания.
Пневмонии, обусловленные пневмококковой, гемофильной инфекцией и вирусами гриппа можно предупредить путем вакцинации. Прививки против этих инфекций входят в Национальный календарь профилактических прививок и проводятся в медицинских организациях.
Энтеровирусная инфекция
Энтеровирусные инфекции остаются актуальной проблемой обеспечения санитарно – эпидемиологического благополучия населения. 1 случай энтеровирусной инфекции в Кузнецком районе зарегистрирован в 2023 году. За 6 месяцев 2024 года случаев заболевания энтеровирусной инфекции среди населения в Кузнецкого района не зарегистрировано.
Энтеровирусные (неполио) инфекции (ЭВИ) представляют собой группу острых инфекционных заболеваний вирусной этиологии, вызываемые различными представителями энтеровирусов. Энтеровирусы отличаются высокой устойчивостью во внешней среде, способны сохранять жизнеспособность в воде поверхностных водоемов и влажной почве до 2 месяцев. Источником инфекции является человек (больной или носитель), который выделяет вирусы в окружающую среду с испражнениями, а также с отделяемым верхних дыхательных путей. Инкубационный период составляет в среднем от 1 до 10 дней. Среди заболевших ЭВИ преобладают дети. Основные пути передачи инфекции – водный (при купании в водоемах зараженных энтеровирусами, употребление в пищу зараженной питьевой воды) и алиментарный (употребление в пищу грязных овощей и фруктов, молока и других продуктов). Не исключен и воздушно-капельный путь передачи (при чихании, кашле, разговоре). Отмечается, преимущественно, летне-осенняя сезонность заболеваемости ЭВИ. ЭВИ характеризуются полиморфизмом клинических проявлений и множественными поражениями органов и систем: серозный менингит, геморрагический конъюнктивит, увеит (поражение сосудистой оболочки глаза), синдром острого вялого паралича (ОВП), заболевания с респираторным синдромом, с поражением желудочно - кишечного тракта и другие. Разнообразие клинических проявлений значительно осложняет клиническую диагностику ЭВИ, поэтому при установлении диагноза заболевания необходим тщательный сбор эпидемиологического анамнеза и проведение лабораторных исследований. Наибольшую опасность представляют тяжелые клинические формы с поражением нервной системы.
Что нужно знать, чтобы избежать заражения?
Всегда мойте руки с мылом после посещения туалета, перед едой, после смены подгузника у детей.
Всегда тщательно мойте фрукты и овощи перед употреблением кипяченой или бутилированной водой.
Избегайте контактов с людьми с признаками инфекционного заболевания, с сыпью, температурой и другими симптомами.
Рекомендуется купаться в бассейнах, где происходит обеззараживание воды.
Купайтесь только в тех водоемах, где купание разрешено, и не купайтесь где установлена табличка «купание запрещено», исключите заглатывание воды во время купания.
Защищайте пищу от мух и насекомых.
Не трогайте лицо, нос, глаза грязными руками.
Пейте только бутилированную либо кипяченую воду.
Не используйте лед для охлаждения напитков, приготовленный из воды неизвестного качества.
Не покупайте напитки и пищу у уличных торговцев.
Употребляйте термически обработанную пищу.
При появлении симптомов инфекционных заболеваний – немедленно обратитесь к врачу
Заместитель начальника ТО Управления Роспотребнадзора по Пензенской области
Пивцаев А.М.
Источник инфекции - больной человек или носитель возбудителей острых кишечных инфекций. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами.
Основной механизм передачи - фекально-оральный, реализующийся пищевым, водным и контактно-бытовым путями. Для отдельных заболеваний (вирусные инфекции) возможна реализация аэрозольного механизма передачи инфекции.
Факторами передачи могут являться пища, вода, предметы обихода, игрушки и т.д. Заражению острыми кишечными инфекциями способствуют антисанитарные условия жизни, несоблюдение правил личной гигиены. Инфицирование сырья, полуфабрикатов или готовых пищевых продуктов (блюд) может происходить в процессе их приготовления, транспортировки, хранения, реализации при несоблюдении санитарных правил или личной гигиены как на предприятиях, работниками этих предприятий, так и в домашних условиях.
В летний период в условиях повышенной температуры воздуха создаются благоприятные условия для сохранения и размножения возбудителей ОКИ в окружающей среде. При попадании патогенных микроорганизмов в пищевые продукты, воду открытых водоемов, на предметы окружающей среды происходит их активное размножение и накопление, что в свою очередь ведет к возникновению заболеваний кишечными инфекциями.
При массивном накоплении возбудителей в окружающей среде частота их попадания в желудочно-кишечный тракт человека увеличивается, соответственно, увеличивается вероятность возникновения заболеваний.
От момента попадания возбудителя в организм до появления симптомов заболевания может пройти от нескольких часов до 7 дней.
Основой профилактических мер, направленных на предотвращение заболеваний в пищевой промышленности, общественном питании и торговле является повышение ответственности каждого работника за выполнение санитарно-технических требований к приготовлению, хранению, транспортировке и реализации пищевой продукции, четкое знание и выполнение правил личной и общественной гигиены.
Меры профилактики кишечных инфекций достаточно простые, но эффективные. Чтобы уберечь себя и свою семью от этого заболевания, нужно следовать таким рекомендациям:
• тщательно мыть под проточной водой овощи, фрукты, зелень; после мытья растительную продукцию желательно обдать кипящей водой, под воздействием высоких температур основная масса возбудителей погибает;
• нужно мыть руки сразу после улицы, после посещения туалета, после игр с домашними животными, а также периодически в течение дня;
• хорошо мыть руки перед началом приготовления еды, а также в процессе готовки, особенно после разделывания сырого мяса или рыбы;
• соблюдать правила обработки и технологии приготовления блюд;
• отказаться от употребления сырых яиц (даже собранных от птиц из собственного хозяйства);
• соблюдать сроки и условия хранения пищевых продуктов;
• готовые и сырые продукты хранить отдельно друг от друга, кроме этого, для их разделки использовать разные разделочные доски, ножи, которые желательно подписать;
• салаты готовить непосредственно перед подачей на стол, недопустимо их продолжительное хранение;
• хранить продукты питания в холодильнике, низкие температуры препятствуют размножению патогенных микроорганизмов;
• содержать жилище в полной чистоте; кухонные тряпки и губки регулярно менять; постоянно мыть мусорное ведро дезинфицирующим раствором.
Кроме неспецифической профилактики ОКИ, существует специфическая профилактика (вакцинация) против таких инфекций, как дизентерия и ротавирусная инфекция.
Вакцинация против шигеллеза и ротавирусной инфекции введена в Национальный календарь профилактических прививок по эпидемическим показаниям.
Вакцинации против шигеллеза подлежат работники медицинских организаций (их структурных подразделений) инфекционного профиля; лица, занятые в сфере общественного питания и коммунального благоустройства; дети, посещающие дошкольные образовательные организации и отъезжающие в организации, осуществляющие лечение, оздоровление и (или) отдых (по показаниям). Профилактические прививки предпочтительно проводить перед сезонным подъемом заболеваемости шигеллезами.
Вакцинации против ротавирусной инфекции подлежат дети.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков.
В профилактических целях проводятся клинико-лабораторные обследования и ограничительные меры среди отдельных групп населения. Однократному лабораторному обследованию подвергаются лица, поступающие на работу в:
• предприятия по производству пищевой продукции, предприятия общественного питания и объекты торговли, реализующих пищевую продукцию, молочные кухни, молочные фермы, молочные заводы и другие, непосредственно занятые обработкой, хранением, транспортировкой продуктов питания и выдачей готовой пищи, а также ремонтом инвентаря и оборудования;
• организации воспитания и обучения, отдыха и оздоровления детей и медицинские организации, занятые непосредственным обслуживанием и питанием детей;
• организации, осуществляющие эксплуатацию водопроводных сооружений, доставку и хранение питьевой воды.
В случае возникновения у лиц, относящихся к декретированному контингенту, симптомов ОКИ, они должны немедленно прекратить выполнение своих должностных обязанностей, сопровождающихся риском инфицирования третьих лиц, сообщить об этом своему непосредственному руководителю и обратиться к медицинским работникам.
Осторожно - гепатит А!
Гепатит А (болезнь Боткина) вызывается РНК-вирусом семейства Picornaviridae. Заболевание передаётся алиментарным путём. Вирус попадает в организм человека с загрязнёнными продуктами питания, водой, предметами обихода. Основным источником инфекции служат больные с безжелтушными формами болезни (протекают без желтухи). Вирус выделяется с калом больного в инкубационный период и в начале болезни.
При попадании в желудочно-кишечный тракт, вирус проникает через слизистую оболочку кишечника и с током крови заносится в печень, где внедряется в клетки печени и начинает активно размножаться. Инкубационный период равен в среднем 15—30 дням с вариациями от 7 до 50 дней. Поражение печени связано с прямым разрушительным действием вируса на гепатоциты (клетки печени). Вирус гепатита А имеет кислотоустойчивую оболочку. Это помогает вирусам, попавшим с загрязнёнными продуктами и водой, пройти кислый защитный барьер желудка.
Выраженность клинических проявлений варьирует в зависимости от степени поражения печени.
Различают:
- острую (желтушную) форму,
- подострую (безжелтушную) и
- субклиническую форму болезни (клинические проявления почти отсутствуют).
Основными симптомами являются: общее недомогание, лихорадка, боли в мышцах, рвота, диарея, тупые боли в правом подреберье, увеличение печени, тёмная окраска мочи. Может быть желтушная окраска кожи и слизистых оболочек, однако это встречается не всегда.
Острый гепатит верифицируется по антителам класса IgM в сыворотке крови. После перенесённого заболевания развивается пожизненный иммунитет, обусловленный IgG.
В Пензенской области наблюдается тенденция к росту заболеваемости вирусным гепатитом А. Имеются завозные случаи заболевания вирусным гепатитом А.
Основная мера профилактики вирусного гепатита А, это вакцинопрофилактика против этой инфекции. В 2023 году против вирусного гепатита А привиты в г. Кузнецке 921 ребенок и 30 взрослых.
Обращаемся к населению города с настоятельной просьбой соблюдать правила личной гигиены, чаще мыть руки, не употреблять в пищу не мытые овощи и фрукты, пить кипяченую воду или воду из бутилированных емкостей.
При малейшем подозрении на заболевание срочно обращаться в медицинское учреждение.
Дифтерия. Меры профилактики.
Дифтерия - острое инфекционное заболевание, вызванное токсигенными штаммами дифтерийной палочки, продуцирующей токсин, в связи с этим является токсикоинфекцией. Протекает с развитием воспалительного процесса, сопровождающегося образованием фибринозной пленки в месте внедрения возбудителя. Токсин вызывает воспаление оболочек носа и горла, поражает сердце, нервную систему, почки.
Возбудитель заболевания - дифтерийная палочка, которая хорошо сохраняется в окружающей среде. Так в воде, молоке она жизнеспособна до 20 дней, на игрушках, белье, книгах, посуде - до двух недель. Все дезинфицирующие средства убивают дифтерийную палочку. Под действием прямых солнечных лучей гибнет через несколько дней.
Источником инфекции является больной человек или носитель бактерии дифтерии.
Механизм передачи - аэрозольный, ведущий путь передачи возбудителя - воздушно-капельный (при вдыхании бактерий от больного или носителя при разговоре, кашле и пр.). Иногда факторами передачи могут стать загрязненные руки, и объекты внешней среды (загрязненные возбудителем предметы обихода, игрушки, посуда, белье и пр.).
Инкубационный (скрытый) период от нескольких часов до 7-10 суток, чаще 2-5 суток. Носители могут быть источником инфекции более 1 месяца.
Проявления дифтерии различны. В современных условиях в 85 - 90% случаев встречается дифтерия зева. Заболевание развивается с подъема температуры, умеренного покраснения слизистой оболочки зева, появления типичных серовато-беловатых, гладких не снимающихся шпателем фибринозных налетов в виде островков или сплошь покрывающих миндалины. При попытке снятия налета - обнажается эрозивная поверхность. Боль в горле при глотании выражена слабо.
Токсические формы дифтерии зева сопровождаются отеком шейной клетчатки, удушением самочувствия, выраженной интоксикацией, поражением внутренних органов - сердца, почек, надпочечников, печени. При несвоевременном оказании медицинской помощи может наступить смерть.
Дифтерия гортани (ларингит) сопровождается лающим кашлем, осиплым голосом. При соответствующем и своевременном лечении прогноз благоприятный.
При дифтерии носа - затрудненное носовое дыхание, кровянистое отделяемое из носовых ходов.
При любой форме заболевания наиболее частым осложнением является миокардит (поражение сердечной мышцы). Могут развиться осложнения со стороны нервной системы и мочевыводящей системы.
Основная мера профилактики - вакцинация, проводимая в соответствии с Национальным календарем профилактических прививок.
Вакцинация проводится всем детям с 3-х месячного возраста, 3 дозы вводятся с интервалом 1,5 месяца (вместе с вакцинами против коклюша, столбняка и полиомиелита).
Ревакцинация одной дозой необходима в 18 месяцев, затем в 7 лет, в 14 лет. Далее каждые 10 лет (вместе с вакциной против столбняка - препарат АДС-М).
Противопоказания к прививке минимальные, в большинстве случаев они временные, их определяет врач.
Вакцинация резко снижает вероятность заболевания, а в случае развития дифтерии, привитые переносят ее в легкой форме.
Иммунитет - сохраняется до 10 лет, как после вакцинации, так и после болезни.
Неспецифическая профилактика заключается в раннем выявлении и изоляции заболевшего, исключении контактов с заболевшими, а также соблюдении правил личной гигиены.
Помните об опасности дифтерии!
Берегите свое здоровье и здоровье своих детей!
О профилактике педикулеза
Педикулез - заразное заболевание, вызываемое специфическим паразитированием на человеке вшей - мелких кровососущих, бескрылых насекомых, питающихся его кровью. Вопреки распространенному мнению, что педикулез - участь лиц без определенного места жительства, это заболевание с одинаковой степенью вероятности может встретиться у каждого.
В отличие от целого ряда заболеваний, которые человечество практически победило, педикулез прошел сквозь века. В настоящее время вши часто встречаются в повседневной жизни людей. Все вши узко специфичны, на человеке паразитируют три вида вшей: головная, платяная и лобковая.
Платяная вошь живет в складках белья и платья, особенно в швах, где и откладывает яйца, приклеивая их к ворсинкам ткани; яйца могут приклеиваться также к волосам на теле человека, кроме головы. Питается 2—3 раза в сутки; насыщается за 3—10 минут, единовременно выпивает крови заметно больше, чем головная.
Головная вошь живет и размножается в волосистой части головы, предпочтительно на висках, затылке и темени. Питается 2—3 раза в сутки. Возможно поражение смешанным педикулезом (например, одновременное присутствие головных и платяных вшей).
Лобковая вошь или площица самая мелкая из вшей человека. При значительной численности насекомые могут распространяться на всей нижней части туловища, особенно на животе, где в результате их кровососания надолго остаются характерные синюшные следы. Лобковая вошь малоподвижна, обычно остается на месте, погрузив свой хоботок в кожу человека, и сосет кровь часто с небольшими перерывами.
Самки вшей откладывают яйца (гниды), развитие яиц происходит в течение 5-9 дней, личинок - 15-17 дней. Продолжительность жизни взрослых - особей - 27-30 дней. Самки откладывают ежедневно 3-7 яиц, за всю жизнь - 38-140 яиц.
Эпидемиологическое значение вшей
Педикулез, как правило, является следствием нарушения гигиенических норм. Заражение людей головными и платяными вшами может происходить при тесном контакте с человеком, больным педикулёзом: например, при общении детей в коллективах (детских садах, интернатах, лагерях труда и отдыха и т. д.); в переполненном транспорте, в местах массового скопления людей, а также при использовании общих предметов - расчёсок, головных уборов, одежды, постельных принадлежностей и т.д.
Головным педикулезом заражаются особенно часто дети.
Значение трёх видов вшей человека, как переносчиков возбудителей инфекционных болезней, различно. Наибольшую эпидемиологическую опасность представляет платяные вши, которые являются переносчиками возбудителей сыпного эпидемического и возвратного тифов, волынской (окопной) лихорадки. Головная вошь рассматривается как возможный переносчик возбудителей эпидемического сыпного и возвратного тифов. Однако роль этого вида окончательно не выяснена.
Опасность педикулеза связана еще с тем, что вши очень быстро размножаются. Рост их численности и количества укусов могут стать причиной гнойничковых поражений кожи, вторичной бактериальной инфекции, аллергических реакций.
Профилактика педикулеза
Для предупреждения заражения вшами избегать контакта с заражёнными педикулёзом людьми и соблюдать правила личной гигиены: волосы ежедневно тщательно расчёсывать и своевременно стричь, по возможности надо ежедневно мыться, менять нательное и постельное бельё по мере загрязнения, но не реже чем через 7-10 дней, проводить регулярную уборку жилых помещений.
При головном педикулёзе при обнаружении небольшого количества головных вшей (от 1 до 5 насекомых), ещё не успевших отложить яйца (гниды), можно использовать частый гребень для вычёсывания вшей из волос; при незначительном количестве платяных вшей - бельё можно прокипятить, а верхнюю одежду особенно швы и складки прогладить горячим утюгом.
В тех случаях, когда насекомые уже отложили яйца, рекомендуется применять специальные инсектицидные средства - педикулициды, предназначенные для уничтожения вшей.
Чтобы не заразиться педикулезом необходимо соблюдать следующие правила:
· Не разрешайте ребенку пользоваться чужими расческами, полотенцами, шапками, наушниками, заколками, резинками для волос, так как через эти предметы передаются вши.
· Проводите взаимные осмотры членов семьи после их длительного отсутствия. Проводите периодический осмотр волос и одежды у детей, посещающих детские учреждения.
· Внимательно осматривайте постельные принадлежности во время путешествий.
· После каникул и пребывания детей в оздоровительных учреждениях будьте особенно бдительными: проведите осмотр головы ребенка.
Современные педикулицидные средства позволяют справиться с педикулезом,
поэтому если у ребенка обнаружены вши необходимо:
· приобрести в аптеке средство для обработки от педикулеза с учетом возраста ребенка,
· обработать волосистую часть головы средством в соответствии с прилагаемой инструкцией;
· после этого вымыть голову с использованием шампуня или детского мыла; удалить механическим способом (руками или частым гребнем) погибших вшей и гнид;
· надеть ребенку чистое белье и одежду;
· постирать постельное белье и одежду, прогладить горячим утюгом с паром;
· осмотреть всех членов семьи и себя на присутствие вшей;
· повторить осмотр ребенка и членов семьи в течение месяца через каждые 7-10 дней.
Будьте здоровы!
Кто в группе риска? О гриппе и мерах его профилактики
Грипп и другие острые респираторные вирусные инфекции (ОРВИ) находятся на первом месте по числу ежегодно заболевающих людей.
Для кого опасен грипп?
Особенно тяжело переносят грипп дети и пожилые люди, для этих возрастных групп очень опасны осложнения, которые могут развиться во время заболевания. Дети болеют гриппом тяжело в связи с тем, что их иммунная система еще не встречалась с данным вирусом, а для пожилых людей, так же, как и для людей с хроническими заболеваниями, вирус опасен по причине ослабленной иммунной системы.
Кто в группе риска
· дети младше 2-х лет;
· люди старше 60 лет;
· больные хроническими заболеваниями легких (бронхиальная астма, хроническая обструктивная болезнь легких и др.);
· больные хроническими заболеваниями сердечно-сосудистой системы (врожденные пороки сердца, ишемическая болезнь сердца, сердечная недостаточность);
· больные хроническими заболеваниями печени (цирроз);
· больные с хроническими заболеваниями почек;
· больные с иммунодефицитными состояниями;
- больные с заболеваниями эндокринной системы и нарушениями обмена веществ;
· беременные женщины;
· медицинский персонал;
· работники общественного транспорта, предприятий общественного питания и др.⠀
Симптомы гриппа⠀
- высокая температура (38-40°С);
- заложенность носа, редкий сухой кашель, першение в ротоглотке, несильная боль в горле;
- озноб, общее недомогание, головная боль, боли в мышцах (ногах, пояснице), слабость, боли при движении глазных яблок;
- отсутствие аппетита, иногда тошнота и рвота, у детей иногда отмечается также диарея.
Признаки интоксикации продолжаются около 5 дней. Если температура держится дольше, возможно, возникли осложнения.
Что делать, если заболел гриппом⠀
Заболевший человек должен оставаться дома и не создавать угрозу заражения для окружающих. Лечение заболевания проводится под контролем врача, который только после осмотра пациента назначает схему лечения и дает другие рекомендации. Больной гриппом должен соблюдать постельный режим, включить в рацион фрукты и овощи богатые витаминами, рекомендуется обильное питье.
Антибиотики и грипп
Принимать антибиотики в первые дни заболевания гриппом — большая ошибка. Антибактериальные препараты не способны справиться с вирусом, а кроме того, они убивают нормальную микрофлору и ослабляют иммунитет. Антибиотики назначаются врачом только в случае развития осложнений, вызванных присоединением бактериальной инфекции.
Профилактика гриппа⠀
- часто и тщательно мойте руки
- избегайте контактов с людьми, у которых есть признаки заболевания
- регулярно проветривайте помещения
- реже посещайте места скопления людей
- рекомендуется использовать маску в местах скопления людей
- избегайте объятий, поцелуев и рукопожатий при встречах
- не трогайте лицо, глаза, нос немытыми руками
- придерживайтесь здорового образа жизни
- в случае появления заболевших в семье обратитесь к врачу.
Территориальный отдел Управления Роспотребнадзора по Пензенской области обращает внимание жителей на профилактику менингококковой инфекции.
Менингококковая инфекция – очень серьезное инфекционное заболевание, часто приводящее к развитию менингита – воспаления оболочек головного и спинного мозга. Зачастую при этом происходит генерализация инфекции и развитие сепсиса (менингококкцемия).
Менингококковая инфекция – заболевание бактериальной природы; возбудитель – менингококк. Известно о существовании около двенадцати серологических групп менингококков, из которых наиболее опасными для человека являются шесть.
Формы менингококковой инфекции различны:
- возбудитель может существовать на слизистой носовой полости, не вызывая у него развитие заболевания. Такое состояние называется носительством менингококковой инфекции; при этом носители менингококка могут легко передавать инфекцию другим людям, заражая их. Бактерионосительство менингококка чаще всего встречается у взрослых лиц;
- менингококковый назофарингит – клинически мало отличим от прочих назофарингитов бактериальной этиологии;
- генерализованные формы – менингококковый менингит, менингококкцемия и смешанная форма.
Возбудитель менингита передается воздушным путем при кашле, разговоре и чихании. Также возможна передача инфекции со слюной при поцелуях, при использовании общей посуды. Таким образом, через носовую полость менингококк проникает в спинной мозг, систему кровообращения. Распространителем данного заболевания является человек, болеющий менингитом.
Заболевание имеет сезонность с подъемом заболеваемости в холодное время года.
Основные симптомы
Инкубационный период в среднем длится от 2 до 10 суток. Основными и постоянными симптомами менингита являются головная боль, тошнота, сухость во рту, повышение температуры тела выше +40 градусов, бледность лица, охриплость, розовая сыпь на теле. Если сыпь снова исчезнет в течение суток, это значит, что микробы попали в кровоток. Затем появляется боли в шее, сбивчивая речь, потеря сознания, тахикардия, рвота.
Менингит, особенно при задержке с лечением, может вызывать серьёзные осложнения: глухоту, эпилепсию, гидроцефалию и проблемы с умственным развитием у детей. Возможен летальный исход.
- Соблюдайте правила личной гигиены. Не пейте из одного стакана с другими людьми, не делите ни с кем трубочки, столовые приборы, гигиеническую помаду, зубную щетку.
- Мытье рук. Соблюдайте это правило сами и научите детей. Мойте руки тщательно перед едой, после посещения туалета, общественных мест, после игры с животными.
- Поддерживайте иммунитет. Старайтесь придерживаться здорового образа жизни, чтобы минимизировать риск заболеваний. Чаще отдыхайте, высыпайтесь, регулярно делайте зарядку, правильно питайтесь: больше овощей, фруктов, цельнозерновых продуктов.
- В периоды сезонной заболеваемости министерство здравоохранения рекомендует отменять культурные и спортивные мероприятия.
- Прикрывайте рот и нос, когда чихаете или кашляете. Так вы проявите заботу о ближних.
Специфическая профилактика
Основой специфической профилактики менингококковой инфекции служит вакцинация, которую применяют у детей и взрослых. Прививка от менингококковой инфекции не входит в перечень обязательных, тем не менее её рекомендуется делать в рамках календаря профилактических прививок по эпидемическим показаниям и в рамках региональных календарей профилактических прививок.
Берегите свое здоровье и здоровье близких и окружающих Вас людей!
Территориальный отдел Управления Роспотребнадзора по Пензенской области напоминает, что для того чтобы сохранить жизнь и здоровье детей очень важно не забывать о рутинной вакцинации и своевременно прививать их от инфекционных заболеваний, в частности от коклюша.
Коклюш — это инфекционное заболевание дыхательных путей, которое вызывается бактериями Bordetella pertussis. Несмотря на широкое использование вакцинации, уровень заболеваемости коклюшем высокий и в мире, и в России. Коклюш характеризуется приступами спазматического кашля, интоксикацией и преимущественным поражением дыхательных путей.
Источником инфекции является человек – больной или носитель возбудителя коклюша. Основную эпидемиологическую опасность представляют больные коклюшем лица, выделение возбудителя которыми начинается с последних дней инкубационного периода и достигает максимума в катаральном периоде с момента первых клинических проявлений, а также на первой неделе спазматического кашля. Для маленьких детей чаше всего источником заболевания являются взрослые или старшие дети.
Механизм заражения – воздушно-капельный. Восприимчивость к инфекции высокая. Группу особого риска составляют новорожденные.
Главным признаком классического коклюша являются повторяющиеся приступы спазматического кашля. Обычно на фоне общего удовлетворительного состояния, легкого насморка и небольших подъемов температуры тела появляется сухой кашель. На протяжении двух недель он постепенно усиливается. Первый приступ кашля с репризой – это сигнал перехода коклюша в спазматическую стадию, длящуюся от двух недель до месяца.
Осложнения коклюша наиболее часто наблюдаются у детей младше 1 года, с повышенным риском тяжелого течения у недоношенных младенцев. Чаще всего коклюш вызывает осложнения, связанные с развитием вторичной бактериальной инфекции.
Бактериальная пневмония – наиболее частое осложнение коклюша. Бронхит, плеврит, эмфизема, коллапс легкого, гипоксия. У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни. Так же могут быть и другие осложнения: синусит, отит, обезвоживание, судороги, отставание в развитии.
Коклюш у взрослых проходит довольно тяжело и может стать причиной серьезных осложнений, таких как судороги и энцефалопатия. У пациентов в возрасте старше 30 лет в 5-9% случаев возникает пневмония.
Единственной мерой активной профилактики на сегодняшний день является вакцинация. Прививки детям проводятся с трехмесячного возраста трехкратным введением препарата с интервалом 1,5 мес. В возрасте 18 месяцев проводится однократная ревакцинация.
Помните, что дети, не прошедшие вакцинацию, согласно статистике, болеют намного чаще и тяжелее привитых. Прививка уменьшает риск заражения коклюшем до минимума, и даже если ребенок все-таки заболел, то протекать болезнь будет значительно легче, без осложнений.
Защитите своих детей от коклюшной инфекции с помощью своевременной вакцинации!




Это опасное заболевание, оно может коснуться каждого взрослого человека.
Согласно региональной статистике более 40% пациентов обращаются за медицинской помощью слишком поздно. Некроз и гибель клеток сердечной мышцы становятся причиной смерти человека. За 10 месяцев в Пензенской области от инфаркта миокарда умерло порядка 200 человек.
Чтобы вовремя оказать помощь, нужно запомнить симптомы инфаркта миокарда:
✔ Боль или дискомфорт в грудной клетке давящего характера
✔ Боль или дискомфорт в руках, спине, шее, челюсти, верхней части живота
✔ Холодный пот
✔ Бледность лица
✔ Затрудненное дыхание
✔ Одышка
Если у вас или у ваших близких проявился один или несколько из этих симптомов, срочно вызывайте скорую медицинскую помощь: 103 или 112.
У врача есть только 4 часа, чтобы спасти жизнь пациента.


О профилактике острых кишечных инфекций
Территориальный отдел Управления Роспотребнадзора по Пензенской области напоминает о необходимости соблюдения мер профилактики острых кишечных инфекций (ОКИ). Ежегодно в Пензенской области регистрируется до 7-8 тысяч случаев ОКИ, из них более половины заболевших составляют дети в возрасте до 14 лет. Группой риска являются дети в возрасте до 2 лет, а также дети, посещающие различные детские учреждения. За период 9 месяцев 2018 года в городе Кузнецке зарегистрировано 378 случаев кишечных инфекций; показатель заболеваемости – 437,6 на 100 тысяч населения.
Острые кишечные инфекции - большая группа инфекционных заболеваний, вызываемых бактериями, вирусами и простейшими с преимущественным поражением желудочно-кишечного тракта человека.
Пути заражения острыми кишечными инфекциями
Кишечной инфекцией можно заболеть после заражения при:
- употреблении продуктов питания, овощей, фруктов, зелени, загрязненных микроорганизмами и не прошедших надлежащую гигиеническую и термическую обработку;
- при употреблении некипяченой воды, загрязненной возбудителями;
- через загрязненные руки, предметы домашнего обихода (белье, полотенца, посуду, игрушки).
Основные меры профилактики острых кишечных инфекций:
· Не употребляйте для питья воду из открытых источников, употребляйте для питья только кипяченую или бутилированную воду.
· Купайтесь только в установленных для этих целей местах. При купании в водоемах и бассейнах не следует допускать попадания воды в рот.
· Соблюдайте основные правила личной гигиены, тщательно мойте руки с мылом перед едой и после пользования туалетом.
· Перед употреблением свежие овощи, фрукты и зелень необходимо тщательно мыть и обдавать кипятком.
· Для питания выбирайте продукты, подвергнутые термической обработке. Тщательно прожаривайте (проваривайте) продукты, особенно мясо, птицу, яйца и морские продукты. Не храните пищу долго, даже в холодильнике.
· Скоропортящиеся продукты храните только в условиях холода. Не оставляйте приготовленную пищу при комнатной температуре более чем на 2 часа. Не употребляйте продукты с истекшим сроком реализации и хранившиеся без холода (скоропортящиеся продукты).
· Для обработки сырых продуктов пользуйтесь отдельными кухонными приборами и принадлежностями, такими как ножи и разделочные доски. Храните сырые продукты отдельно от готовых продуктов.
· Если вы отдыхаете на природе, не берите с собой скоропортящиеся продукты, требующие хранения в условиях холодильника (пирожные, салаты с майонезом, молочные продукты, блинчики и пирожки с начинкой и др.).
· Не приобретайте на пляжах продукты сомнительного качества, если вы едите на природе, протрите руки влажными дезинфицирующими салфетками.
· При возникновении симптомов острой кишечной инфекции (повышение температуры тела, рвота, расстройство стула, боль в животе) незамедлительно обращайтесь за медицинской помощью!
Начальник территориального отдела Управления Роспотребнадзора по Пензенской области К.Ф. Салихов
__________________________________________________________________________________
Профилактика бешенства в г. Кузнецке
За истекший период 2022 года в г. Кузнецке зарегистрировано 2 случая бешенства у домашних животных. Заболела бешенством собака, проживающая на территории МУП г. Кузнецка «Водоканал» и кошка, проживающая в жилом доме, расположенном в районе Холма Славы. Бешенство у животных было подтверждено ГБУ Пензенской области «Кузнецкая межрайонная ветеринарная лаборатория». Это свидетельствует об активизации природных очагов бешенства на территории г. Кузнецка (поля и леса расположенные вокруг г. Кузнецка являются природными очагами бешенства диких животных). Активизация природных очагов приводит к вовлечению в эпизоотический процесс домашних и сельскохозяйственных животных, что в свою очередь повышает риск инфицирования людей.
Бешенство (водобоязнь, гидрофобия) - острая инфекционная болезнь из группы вирусных зоонозов, развивается вследствие укуса или ослюнения больным животным, характеризуется проявлениями резкого возбуждения двигательных центров, судорогами мышц глотки и дыхательных путей с последующим их параличом, слюнотечением, приводит к энцефаломиелиту и в конечном итоге – к смерти. Бешенство – абсолютно смертельное заболевание, которое в 100% случаев заканчивается летальным исходом.
Основным источником инфекции для человека являются собаки, в первую очередь - безнадзорные, а из диких животных - лисы, енотовидные собаки, волки. Возможно заражение человека и от других животных – кошек, коров, овец, коз, свиней, лошадей, ослов, крыс, ежей, летучих мышей и др. Основным резервуаром вируса в природе являются волки, лисицы, шакалы, среди которых возникают спонтанные эпизоотии бешенства.
Заражение человека наступает при укусе больным животным, а также вследствие ослюнения свежих ранений кожи или слизистых оболочек. Особенно опасны укусы в голову, лицо, кисти рук. Животные становятся заразными для людей в конце инкубационного периода (до начала проявлений у них признаков болезни).
Для профилактики бешенства населению важна лечебно - профилактическая вакцинопрофилактика и иммуноглобулинопрофилактика.
Необходимо незамедлительно обращаться за оказанием антирабической помощи в случае получения укусов, ослюнений и при контакте с неизвестным и известным животным; Чем раньше будет начат курс антирабических прививок, тем быстрее произойдет выработка иммунитета, который позволит предотвратить развитие заболевания. Лекарств от бешенства в настоящее время не существует! Прививки против бешенства проводятся бесплатно, независимо от наличия полиса обязательного медицинского страхования.
Оказывают антирабическую помощь в г. Кузнецке взрослому населению медицинские работники антирабического кабинет 2 – ой поликлиники либо приемного отделения ГБУЗ «Кузнецкая межрайонная больница». Если укус произошел ребенка, оказание медицинской антирабической помощи проведут медицинские работники ГБУЗ «Кузнецкая межрайонная детская больница».
Правила содержания домашних животных.
Зарегистрируйте питомца в ветеринарной станции по борьбе с болезнями животных и ежегодно прививайте его против бешенства. Прививки против бешенства животным проводятся бесплатно.
Выводите собак на прогулки только на коротком поводке, а бойцовых или крупных собак - в наморднике. Оберегайте их от контактов с бездомными животными. Продавать, покупать собак и кошек, перевозить их разрешается только при наличии ветеринарного свидетельства.
Не выпускайте домашних собак на улицу, держите их на привязи. Таким образом, Вы убережете от неприятностей самих себя, людей которые проходят мимо Вашего дома, да и свою собаку, которая может заболеть в любое время бешенством.
При любом заболевании животного, особенно при появлении симптомов бешенства (изменение поведения, обильное слюнотечение, затруднение глотания, судороги), срочно обратитесь в ближайшую ветеринарную станцию, не занимайтесь самолечением.
Если Ваше животное укусило человека, сообщите пострадавшему свой адрес и доставьте животное для осмотра и наблюдения ветеринарным врачам ветеринарной станции. Владелец животного несет полную административную, а при нанесении тяжелых увечий и смерти пострадавшего, уголовную ответственность за нарушение Правил содержания животных.
Не оставляйте детей без присмотра в местах, где могут находиться бездомные собаки или кошки. Разъясните детям, что опасно гладить, кормить, подпускать к себе незнакомых животных, они могут быть больны.
Соблюдение правил содержания домашних животных, мер предосторожности при контактах с дикими и безнадзорными животными, вовремя сделанная вакцинация уберегут Вас от бешенства!

Уважаемые руководители аптечных и медицинских организаций, учреждений, частных кабинетов, имеющие лицензию на фармацевтическую и медицинскую деятельность, независимо от форм собственности!
Как приучить себя вести здоровый образ жизни
О начале сезона активности клещей на территории Российской Федерации
Профилактика геморрагической лихорадки с почечным синдромом (ГЛПС)
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ. ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ.
Профилактика инсульта: как избежать?
Что нужно знать про гепатит А
Гепатит А (болезнь Боткина) вызывается РНК-вирусом семейства Picornaviridae. Заболевание передаётся алиментарным путём. Вирус попадает в организм человека с загрязнёнными продуктами питания, водой, предметами обихода. Основным источником инфекции служат больные с безжелтушными формами болезни (протекают без желтухи). Вирус выделяется с калом больного в инкубационный период и в начале болезни. При попадании в желудочно-кишечный тракт, вирус проникает через слизистую оболочку кишечника и с током кровизаносится в печень, где внедряется в клетки печени и начинает активно размножаться. Инкубационный периодравен в среднем 15—30 дням с вариациями от 7 до 50 дней. Поражение печени связано с прямым разрушительным действием вируса на гепатоциты (клетки печени). Вирус гепатита А имеет кислотоустойчивую оболочку. Это помогает вирусам, попавшим с загрязнёнными продуктами и водой, пройти кислый защитный барьер желудка. Выраженность клинических проявлений варьирует в зависимости от степени поражения печени. Различают острую (желтушную) форму, подострую (безжелтушную) и субклиническую форму болезни (клинические проявления почти отсутствуют). Основными симптомами являются: общее недомогание, лихорадка, боли в мышцах, рвота, диарея, тупые боли в правом подреберье, увеличение печени, тёмная окраска мочи. Может быть желтушная окраска кожи и слизистых оболочек, однако это встречается не всегда. Острый гепатит верифицируется по антителам класса IgM в сыворотке крови. После перенесённого заболевания развивается пожизненный иммунитет, обусловленный IgG. В г. Кузнецке за истекший период 2017 года зарегистрирован 1 случай вирусного гепатита А. В Пензенской области в 2017 году регистрируется групповая заболеваемость вирусным гепатитом А. Медицинские работники обращаются к населению района с настоятельной просьбой соблюдать правила личной гигиены, чаще мыть руки, не употреблять в пищу не мытые овощи и фрукты, пить кипяченую воду или воду из бутилированных емкостей. При малейшем подозрении на заболевание срочно обращаться в медицинское учреждение.
Что нужно знать о туберкулезе
Туберкулез является заразным заболеванием, которое распространяется воздушно-капельным путем.
Чаще всего у заболевшего человека развивается туберкулез легких, но эта болезнь также может поражать любые органы и системы человеческого организма – кости, кожу, почки и др. Однако заразны только те люди, которые больны туберкулезом легких.
При кашле, чихании, разговоре или плевании эти люди выделяют в воздух бактерии (бациллы) туберкулеза, которые могут оставаться в воздухе несколько часов. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество этих бактерий.
Из всех людей, инфицированных бациллами туберкулеза (а таких, по оценкам ВОЗ, около трети населения Земли), только 5-10% заболевают или становятся заразными на каком-либо этапе их жизни. При этом риск развития туберкулеза у людей, инфицированных ВИЧ, гораздо выше.
Важно знать, что после первичного заражения у человека может не наступить никаких клинических проявлений болезни. Заболевание не разовьется, однако микобактерия может годы и даже десятки лет находиться в организме, не причиняя ему вреда. Такое состояние относительного равновесия может нарушиться в пользу возбудителя при снижении защитных сил организма (на это могут повлиять такие факторы как ухудшение бытовых условий, недостаточное питание, стрессовые ситуации, другие заболевания и даже старение).
Вот почему, заразившись в детском или подростковом возрасте, пожилой человек может заболеть туберкулезом, хотя инфицирование наступило десятки лет назад.
Поэтому у детей и молодых людей заболевание, как правило, наступает вследствие экзогенной (попавшей извне) инфекции, а у пожилых - чаще в результате эндогенной (внутренне присутствовавшей) реактивации. Если детям, прежде всего, следует оберегать от свежего заражения, то взрослым людям необходимо, главным образом, предупреждать возможность снижения иммунитета.
Однако роль внешнего заражения остается актуальной для людей любого возраста. Больной туберкулезом человек – источник инфекции может сам не знать о заболевании, так как туберкулез может протекать под видом обычной простуды, длительно не вылечивающейся пневмонии, а иногда и вообще без каких-либо проявлений. Поэтому при туберкулезе особое значение имеет профилактика и ранняя диагностика заболевания.
В связи с этим больной туберкулезом – бактериовыделитель должен осознавать, что он представляет опасность для окружающих (особенно для лиц из ближайшего семейного окружения – семьи и коллег). Он обязан выполнять рекомендации врачей, связанные с лечением болезни и защитой окружающих от заболевания.
Распространять инфекцию могут только больные активной формой туберкулеза легких. Считается, что за год такой больной может заразить, в среднем, 10-15 человек.
При обнаружении туберкулеза необходимо выполнять все распоряжения врача и ни в коем случае не прерывать лечение самостоятельно. Перерывы в лечении, неправильное использование лекарств может привести к появлению форм туберкулеза, устойчивого к лекарствам. Такие формы лечатся намного сложнее и дольше и не всегда успешно, так как человек может выделять бациллы туберкулеза, даже не подозревая об этом, очень важно всегда при кашле чихании прикрывать рот рукой или платком – это поможет защитить окружающих не только от туберкулеза, но и от других болезней, передающихся воздушно-капельным путем.
Чтобы не заболеть туберкулезом, необходимо вести здоровый образ жизни. Для крепкого здоровья нужна здоровая нервная система, поэтому важно избегать стрессов. Пища должна быть полноценной, обязательно должна содержать достаточное количество белков.
Важным условием для поддержки здоровья должна быть ежедневная нормальная физическая нагрузка.
Хорошая вентиляция, ветер и даже сквозняк снижают риск инфицирования, в то время как пыльные непроветриваемые помещения благоприятствуют распространению туберкулезных бактерий, поэтому для профилактики заболевания необходимо проветривать комнаты, где вы работаете и отдыхаете. Знайте, что обычные медицинские маски никак не помогают для защиты от микобактерий, так как они не задерживают частицы менее пяти микрон.
Основной профилактикой туберкулеза на сегодняшний день является вакцина БЦЖ.
В соответствии с «Национальным календарем профилактических прививок» прививку делают в роддоме при отсутствии противопоказаний в первые 3-7 дней жизни ребенка. В 7 лет при отрицательной реакции Манту и отсутствии противопоказаний проводят ревакцинацию.
С целью выявления туберкулеза на ранних стадиях, всем взрослым необходимо проходить флюорографическое обследование в поликлинике не реже 1 раза в два года (в некоторых случаях в зависимости от профессии, состояния здоровья и принадлежности к различным «группам риска» обследования проводятся ежегодно).
Также при резком изменении реакции Манту по сравнению с предыдущей (т. е. «вираже»), фтизиатром может быть предложено, провести профилактическую химиотерапию несколькими препаратами, как правило, в комплексе с гепатопротекторами и витаминами группы B.
Не отказывайтесь от лечения, заболевание куда тяжелее, чем прием препаратов при химиотерапии.
Возбудители гриппа – вирусы типов А и В, которые отличаются агрессивностью, исключительно высокой скоростью размножения. За считанные часы после заражения вирус гриппа приводит к глубоким поражениям слизистой оболочки дыхательных путей, открывая возможности для проникновения в нее бактерий. Это объясняет большее число бактериальных осложнений, возникающих при гриппе. Также важной особенностью вирусов гриппа является их способность видоизменяться: практически ежегодно появляются все новые варианты вирусов. Грипп может протекать легко, однако могут наблюдаться тяжелые формы течения вплоть до смертельных исходов.
 Администрация города Кузнецка Пензенской области
Администрация города Кузнецка Пензенской области  Виртуальная приемная
Виртуальная приемная
 КНИГА ПАМЯТИ города Кузнецка
КНИГА ПАМЯТИ города Кузнецка
 Национальный центр "Россия"
Национальный центр "Россия"
 Благоустройство города
Благоустройство города
 Инвестиционный профиль
Инвестиционный профиль
 Фотогалерея
Фотогалерея